Надмыщелковый перелом плечевой кости
Наиболее распространённый тип травм руки у детей, реже у взрослых, часто возникает при падении на вытянутом локте или прямом ударе по локтю.
Симптомы:
- Внезапная сильная боль в локте и предплечье;
- Отек вокруг локтя;
- Онемение в руке;
- Неспособность двигать или выпрямить руку.
Хирургическое вмешательство не всегда требуется, особенно при 1 или 2 типе перелома без осложнений.
Оказание первой помощи при переломе большого бугорка плечевой кости без смещения
По классификации Кохера (1896) выделяют две основные группы:
- Экстензионные — смещение дистального фрагмента кзади;
- Флексионные — смещение дистального фрагмента кпереди.
Переломы мыщелка возникают при падении на кисть отведенной руки, чаще повреждается латеральная часть. Открытое вправление отломков показано при нарушении кровообращения и иннервации конечности.
Экстензионные переломы встречаются в 93 % случаев, флексионные — в 7 %. У 83 % пациентов наблюдается смещение отломков, требующее репозиции.
Для остеосинтеза плечевой кости используют:
- Спицы;
- Стержни;
- Винты;
- Болты;
- Шурупы;
- Пластины;
- Компрессионно-дистракционные аппараты;
- Компрессионные устройства.
Предпочтение отдают малоинвазивным методам остеосинтеза спицами Киршнера. При надмыщелковом переломе выполняют анатомическое сопоставление отломков и фиксацию перекрещенными спицами, введенными чрескожно.
Этот метод подходит как для открытой, так и для закрытой репозиции, что улучшает результаты лечения.
Из-за низкого потенциала роста локтевого сустава важно стремиться к анатомическому восстановлению. Внесуставные переломы могут привести к серьёзным осложнениям, включая сосудистые нарушения.
Следует избегать крупных отеков, затрудняющих лечение. При переломах сустава, латерального или медиального мыщелка применяют хирургические методы для восстановления суставного пространства, если визуализация не показывает полного отсутствия смещения.
Sus- и intercondylar переломы редки и требуют хирургического вмешательства, лечение зависит от скелетного созревания.
https://gidpain.ru/perelom/nadmyshhelkovyj-plechevoj-kosti.html
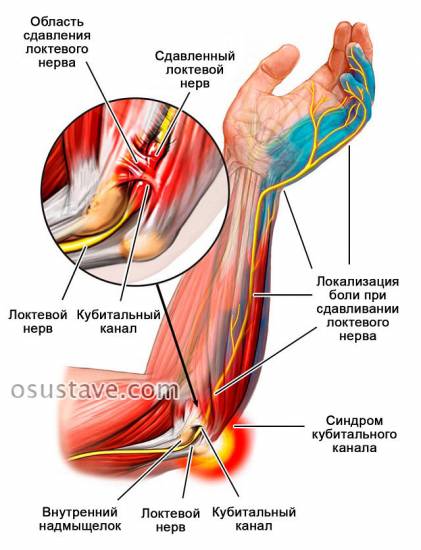
Защемление локтевого нерва: причины, симптомы и лечение
Основные методы лечения
Эпикондилитом занимается ортопед или травматолог. Тактика терапии зависит от выраженности функциональных нарушений, длительности патологии и степени дегенеративных изменений. Основные цели лечения — восстановление объема движений и улучшение самочувствия пациента. Используются препараты и физиотерапия для улучшения кровообращения в области локтевого и плечевого суставов, нормализации тонуса мускулатуры и предотвращения атрофии мышц.
Немедикаментозная терапия
При слабых дискомфортных ощущениях в локтевом суставе рекомендуется охранительный режим, избегая движений, усиливающих симптомы эпикондилита. В таких случаях не требуется применение препаратов или фиксации суставов. В состоянии покоя воспаление постепенно ослабевает. Спортсменам и работникам с тяжёлой физической нагрузкой рекомендуется возвращаться к прежним нагрузкам постепенно, после устранения болезненных ощущений. Также следует:
- Пересмотреть режим тренировок;
- Изменить тактику выполнения движений, травмирующих плечевой сустав;
- Использовать более удобные инструменты.
При выраженной болезненности локтевой сустав иммобилизуется на неделю с помощью жестких или полужестких ортезов или гипсовой лангетки. Сустав фиксируется под углом 80°, рука подвешивается на повязке-косынке. При хроническом эпикондилите назначается ношение эластичного бандажа, ограничивающего движения в течение дня.
Если причиной патологии стали травмы (кроме перелома), в первые дни лечения показаны холодовые компрессы. К локтю прикладывается пакет со льдом, обернутый тканью, на 10 минут каждый час. Физиотерапевтические процедуры, такие как УВЧ-терапия и электрофорез, помогают купировать воспаление и устранить боли.
Фармакологические препараты
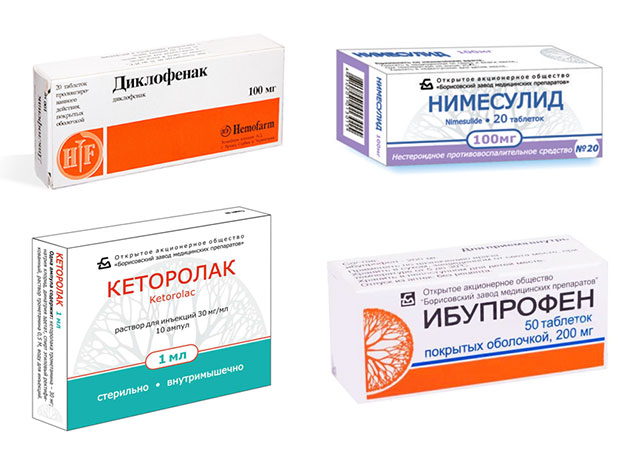
Препаратами первого выбора при эпикондилите являются нестероидные противовоспалительные средства (НПВС), которые чаще применяются в наружной форме:
- Кетопрофен — Артрозилен, Кетонал, Фастум;
- Нимесулид — Найз, Нимулид;
- Диклофенак — Вольтарен, Диклак, Диклоген.
При острых, не устраняемых НПВС болях проводятся медикаментозные блокады с использованием глюкокортикостероидов (Гидрокортизон, Триамцинолон, Дипроспан) и анестетиков (Лидокаин, Новокаин). Блокады применяются однократно, так как гормональные средства токсичны для органов и костных тканей.
На завершающем этапе терапии назначается 5-10 сеансов электрофореза с растворами калия йодида и новокаина. В период реабилитации рекомендуется массаж, ЛФК и бальнеолечение.
Полное выздоровление наступает примерно через месяц при соблюдении всех рекомендаций. Хронический эпикондилит труднее поддается лечению, иногда консервативная терапия оказывается неэффективной. Своевременное обращение за медицинской помощью может предотвратить необходимость в хирургическом вмешательстве.
https://youtube.com/watch?v=5lgiPAtaJKw
Общие сведения о заболевании
Частота выявления эпикондилита составляет 18% от общего числа поражений подвижного сочленения, преимущественно у женщин старше 60 лет (более 70% пациентов).
Синонимы — ишемический остеонекроз, аваскулярный некроз.
Недостаток питания приводит к гибели костных тканей и образованию зон омертвения. На пораженных участках возникают области с пониженной прочностью, затем появляются полости, заполненные секвестром. При прогрессировании недуга происходит отделение хрящей от элементов скелета, что вызывает болевые ощущения и блокировку подвижных сочленений.
Выделяют две формы: ювенильную (в зоне риска — дети) и взрослую (больные от 18 лет).
Лечение: консервативная терапия, ЛФК, хирургическая коррекция
Воспалительные изменения в области надмыщелка и сухожилий хорошо поддаются терапии. Неудовлетворительные результаты консервативного лечения возникают при несоблюдении рекомендаций врача. Даже в этом случае хирургический метод может привести к полному излечению.
Ограничительный режим
Исключение определённых нагрузок — главное условие успешного лечения.
При острой и подострой стадии необходимо ограничить частоту движений, связанных с поворотом кисти наружу и сгибанием предплечья. Срок ограничения: 1–3 месяца в зависимости от ответа на лечение.
Хроническая стадия требует более серьёзного ограничения. Локтевой сустав фиксируется гипсовой лонгетой или специальным ортезом на 1–2 недели.
Лекарственная терапия
Для лечения эпикондилита применяются два направления:
- Местное применение лекарств, подавляющих воспаление и снимающих боль: Нимесулид, Диклофенак, Кеторолак, Ибупрофен, Индометацин. Мази и крема наносят 2–4 раза в день на протяжении 1–3 месяцев. Снижение боли обычно наступает на 5–7 день терапии.
- Блокады сустава с гормональными средствами (Преднизолон, Дипроспан) и обезболивающим (Лидокаин, Новокаин). Уколы делают в область надмыщелка 1 раз в неделю на протяжении 3–4 недель. После первой блокады боль может усилиться, но затем проходит на 2–3 сутки.
Физиолечение и оздоровительная физкультура
Терапия включает процедуры для улучшения кровотока:
- магнитотерапия;
- электрофорез;
- парафиновые аппликации.
Умеренная нагрузка (ЛФК) позволяет сохранить функцию сустава и укрепить ослабленные мышцы. Для каждой стадии разработаны свои комплексы упражнений.
Хирургическая коррекция
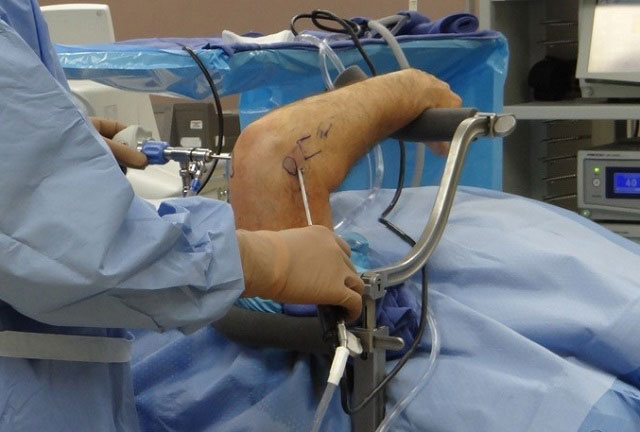
Операции при латеральном эпикондилите проводят, если консервативная терапия не даёт значительного эффекта в течение 3 месяцев. Операция может быть открытой или закрытой (артроскопия). Предпочтение отдают артроскопии для минимизации повреждений тканей и ускорения восстановления.
При латеральном эпикондилите производится частичное рассечение сухожилия в месте его крепления к кости плеча, что снимает перенапряжение мышц и восстанавливает функцию предплечья.
Срок фиксации локтевого сустава после операции — от 1–3 до 10–14 дней, в зависимости от метода доступа.
В послеоперационный период назначаются лечебные нагрузки и физиотерапия.
Симптомы эпикондилита
Выраженность симптомов зависит от стадии воспалительного процесса. Специалисты выделяют:
- Острую стадию — острая или жгучая боль, усиливающаяся при движении, может иррадиировать по ходу мышечных волокон;
- Подострую стадию — боль проявляется при нагрузке на сустав;
- Хронический эпикондилит — волнообразное течение с периодическими ремиссиями и обострениями.
Основной причиной развития болезни являются профессиональные занятия спортом.
Специалисты выделяют несколько видов эпикондилита:
- «колено пловца» — микротравмы при отталкивании от воды;
- «колено прыгуна» — воспаление в надколеннике, боль в месте прикрепления связок;
- «колено бегуна» — сдавливание нервов, иннервирующих надколенник.
Причины развития патологии
Эпикондилит плеча — вторичное заболевание, развивающееся постепенно. Точные причины неизвестны, выделяют группы риска: работники строительных профессий, спортсмены.
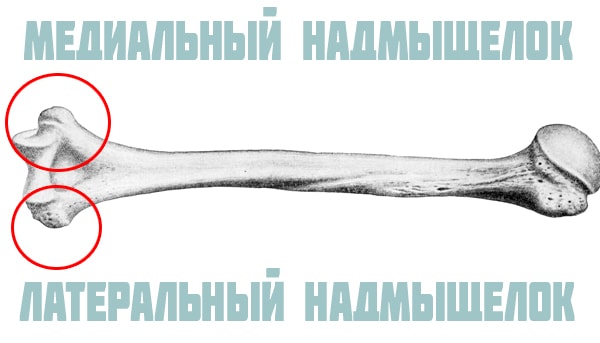
Эпикондилит бывает латеральным и медиальным. К медиальному надмыщелку прикрепляются сухожилия, отвечающие за вращение внутрь и сгибание кисти, к латеральному — мышцы-разгибатели.
Причины эпикондилита не выяснены до конца. Некоторые специалисты считают, что это связано с трением сухожилий о кости, другие — с воспалением надкостницы.
Латеральный эпикондилит чаще развивается на доминирующей руке, проявляется ноющими болями при активных движениях. Пассивные движения не вызывают дискомфорта. Боль возникает при ощупывании мышц разгибателей и отдает в наружную часть плеча.
Медиальный эпикондилит диагностируется реже, возникает при многократных сгибательных движениях. Боль резкая, отдает на внутреннюю поверхность предплечья.
Эпикондилит бывает острым, подострым и хроническим. Первоначально боль возникает при перенапряжении мышц, затем становится постоянной.
В подострой стадии интенсивность болей снижается, в покое они проходят. Хроническое течение характеризуется чередованием рецидивов и ремиссий.
Явный признак — ноющая боль в лучезапястном и локтевом суставе, затруднение активных движений. Симптомы усиливаются при обычных движениях, например, при рукопожатиях или попытке сжать кисть.
На начальных стадиях боли исчезают в покое, затем становятся постоянными.
Первая помощь
Необходимо успокоить пострадавшего и не паниковать.
При острой боли следует найти обезболивающее средство.
Основные действия — иммобилизация руки. Для этого можно наложить шину:
- Прикрепить к плечу твердые предметы по бокам и перевязать. Или сделать тугую повязку, плотно прилегающую к телу, минимизируя движение руки. Рука должна находиться в положении под прямым углом.
- После перевязки дождаться приезда медиков и доставить пострадавшего к месту оказания помощи. Основное правило — сидячее положение больного. Иммобилизацию производят специалисты.
Локтевой сустав — Ладонные межзапястные связки
-
articulatio radioulnaris proximalis — сочленение между суставной окружностью головки лучевой и incisura radialis локтевой кости.
-
Локтевая коллатеральная связка
lig. collaterale ulnare — расположена между плечевой и локтевой костями с внутренней стороны капсулы сустава.
-
Лучевая коллатеральная связка
lig. collaterale radiale — начинается от латерального надмыщелка, одна часть её волокон продолжается в кольцевую связку, другая — прикрепляется к локтевой кости.
-
Кольцевая связка лучевой кости
lig. anulare radii — охватывает часть суставной окружности головки лучевой кости.
-
Квадратная связка
lig. quadratum — тонкий фиброзный тяж, идущий от дистального края лучевой вырезки локтевой кости к шейке лучевой.
-
Косая хорда
chorda obliqua — соединяет tuberositas ulnae с межкостным краем лучевой кости.
-
Суставной диск
discus articularis — расположен между головкой локтевой кости и запястьем, соединяет лучевую кость с шиловидным отростком локтевой.
-
Мешкообразное углубление
recessus sacciformis — выпячивание расслабленной части суставной капсулы в проксимальном направлении.
-
Лучезапястный сустав
articulatio radiocarpalis — сочленение костей проксимального ряда запястья, лучевой кости и суставного диска.
15a. #### Межзапястные суставы
articulationes intercarpales — расположены между соседними костями в пределах одного ряда запястья.
-
Тыльная лучезапястная связка
lig. radiocarpale dorsale — расположена на тыльной поверхности кисти между лучевой и трехгранной костями.
-
Ладонная лучезапястная связка
lig. radiocarpale palmare — расположена на ладонной поверхности кисти, её волокна веерообразно расходятся от лучевой кости к полулунной и головчатой костям.
-
Ладонная локтезапястная связка
lig. ulnocarpale palmare — направляется от головки локтевой кости к os capitatum.
-
Лучистая связка запястья
lig. carpi radiatum — группа волокон, расходящихся от головки os capitatum к боковым сторонам кисти.
-
Локтевая коллатеральная связка запястья
lig.collaterale carpi ulnare — расположена между шиловидным отростком локтевой кости и трехгранной и гороховидной костями запястья.
-
Тыльные межзапястные связки
ligg. intercarpalia dorsalia — расположены на тыле кисти между костями проксимального и дистального рядов запястья.
-
Ладонные межзапястные связки
ligg. intercarpalia palmaria — группа фиброзных пучков между костями запястья на ладонной поверхности кисти.
Травмы и заболевания
Вероятность повреждения лопатки повышается при падении на спину, плечо или руку, а также после прямого удара. При закрытых травмах раны отсутствуют, при открытых — нарушается целостность кожи.
Травмы костей плечевого пояса — распространённое явление.
Справка. Чаще всего лопатка травмируется в области суставного углубления и акромиона. Самой серьёзной травмой считается перелом шейки, который может привести к опасным осложнениям.
Травмы лопатки:
- Перелом сопровождается треугольной припухлостью, болью, усиливающейся при движении. При переломе со смещением слышен характерный хруст. При травме в области костного соединения плечо и рука поднимаются, при переломе в области шейки — рука свисает. Если поврежден акромиальный отросток, плечо выпячивается вперёд, а если клювовидный — углубляется.
- Вывих лопатки — редкое явление, возникающее после резкого движения верхней конечностью. Проявляется выпячиванием лопатки и интенсивной болью.
- Бурсит (воспаление суставной сумки) может быть вызван инфекцией, травмой или аутоиммунными заболеваниями. Патология сопровождается болью, отечностью, покраснением кожи, онемением и ограничением движений в суставе.
- Крыловидные лопатки могут иметь врождённое происхождение или возникать вследствие длительного искривления позвоночника (сколиоз, кифоз и т. д.).
Распространённые травмы ключичной кости:
- Ушиб — повреждение мелких сосудов, появление гематомы. При тяжёлом ушибе рука немеет, подвижность ограничивается.
- Вывихи — чаще повреждается наружный край. Травма возникает при падении на отведённую назад руку или плечо, сопровождается болью и ограничением подвижности.
- Перелом — наиболее опасное повреждение. Пострадавший не может поднять руку с повреждённой стороны, ощущает резкую боль, появляется отечность.
К немеханическим патологиям относят невриному, остеохондрому, хондрому. При этих заболеваниях на кости появляется доброкачественный нарост, вызывающий болезненность и снижение подвижности.
Справка. Хондрома может перерасти в злокачественное образование, поэтому важно вовремя выявить и лечить её.
Остеомиелит ключичной кости — инфекционное заболевание, проявляющееся болью, покраснением и воспалением лимфоузлов. Возникает вследствие травмы, болезни почек, сахарного диабета и т. д.
Наиболее распространённые травмы плечевой кости — вывихи, связанные с высокой подвижностью руки. Суставные поверхности могут смещаться вперёд, назад или вниз. При повреждении возникает болезненность, отечность и ограничение подвижности. Если ущемлён нерв, рука немеет.
Частые причины перелома кости: удар, падение на локти или приземление на руки с высоты.
Справка. Перелом плечевой кости чаще возникает в области анатомической или хирургической шейки, мыщелков, головки или середины кости. Пострадавший ощущает резкую боль, не может двигать повреждённой конечностью, через некоторое время появляется припухлость и кровоподтеки. Кость на повреждённом участке может быть деформирована.
К распространённым немеханическим патологиям плечевой кости относится остеомиелит. Инфекция проникает в костный мозг через кровь. Патология часто встречается, так как плечевую кость относят к трубчатым, и она имеет обильное кровоснабжение. При отсутствии лечения костная ткань разрушается, что может привести к переломам даже при незначительном внешнем воздействии.
Часто встречается артрит (дегенеративно-дистрофические изменения) костного соединения плеча.
Вывихи вправляет квалифицированный медработник. Лечение переломов должно быть комплексным: гипсовые повязки, медикаменты, ЛФК и массаж. В тяжёлых случаях (переломы со смещением) требуется операция по сопоставлению костных отломков.
Инфекционные и воспалительные заболевания лечат консервативно или хирургически, в зависимости от степени тяжести патологии, возраста пациента и общего состояния здоровья.
Симптомы переломов мыщелка плеча
Боль в месте травмы, припухлость и кровоподтек. При пальпации — болезненность, иногда подвижный костный фрагмент, крепитация. Нарушаются внешние ориентиры сустава. В норме выстоящие точки надмыщелков и локтевого отростка при согнутом предплечье образуют равнобедренный треугольник, а при разгибании — прямую линию. Смещение надмыщелка ведёт к деформации этих фигур. Движения в локтевом суставе ограничены из-за боли, особенно ротационные движения предплечья.
Переломы внутрисуставные, что определяет их клиническую картину: боль, ограничение функции в локтевом суставе, гемартроз и значительный отек. Рентгенограмма подтверждает диагноз.
Линейные (краевые), Т- и У-образные переломы мыщелка плечевой кости возникают при прямом или непрямом механизме травмы.
Клинические проявления: боль, потеря функции, значительный отек и деформация локтевого сустава. Нарушены, а в некоторых случаях не определяются треугольник и линия Гютера, признак Маркса.
Субхондральный перелом передних отделов латерального мыщелка — нужна ли операция?
Здравствуйте! Было ДТП. Я пострадавшая. По рентгену ничего не выявили, только ушиб колена. Через 2 недели пошла на МТР, и вот заключение: МР картина в пользу субхондрального трабекулярного перелома передних отделов латерального мыщелка большеберцовой кости без смещения. Суставная щель равномерная, конгруэнтность суставных поверхностей сохранена. В теле с переходом на оба рога медиального мениска определяется линейный горизонтальный краевой гиперинтенсивный по Т2 МР-сигнал без признаков выхода на суставные поверхности мениска — II с. по Stoller. Подобные изменения определяются в теле и рогах латерального мениска — II с. по Stoller. Насколько серьёзна моя ситуация, относится ли такая травма к внутрисуставному перелому и нужна ли операция? Заранее большое спасибо за ответ.
Для верификации перелома рекомендуют КТ. Если перелом подтвердится, он будет считаться внутрисуставным при выходе линии перелома в сустав.
Субхондральный перелом латерального мыщелка бедренной кости
Мыщелок — утолщение на конце кости, к которому прикрепляются мышцы и связки. На берцовой кости их два:
- Медиальный (внутренний).
- Латеральный (наружный).
Мыщелки хрупкие, покрыты хрящевой тканью, менее устойчивой к повреждениям.
Причины травм — падения с высоты и приземления на ровные ноги. Мыщелки сильно сдавливаются, и метафиз вжимается в губчатое вещество эпифиза.
В результате происходит разделение эпифиза на две части, что приводит к переломам наружного и внутреннего мыщелков. Отличить их можно по следующему признаку:
- Если голень сдвигается наружу — проблемы с внешним мыщелком;
- Если голень сдвигается внутрь — сломан внутренний мыщелок.
Классификация травм обширна. Выделяют полные и неполные повреждения. Полные — полноценное или частичное отделение мыщелка. Неполные — трещины, вдавливание, но отделения нет. Травмы подразделяют на две группы:
- Переломы без смещения.
- Переломы со смещением.
Повреждения мыщелка часто сопровождаются травмами малоберцовой кости, разрывами или надрывами связок колена, менисков, переломами межмыщелкового возвышения.
Лечение эпикондилита
Лечение локтевого эпикондилита основывается на охранительном режиме — исключении движений, вызывающих боль. Спортсменам и работникам рекомендуется ограничить профессиональную активность на период лечения (1-2 недели).
Консервативная терапия
При сильном болевом синдроме рекомендуется наложение гипсовой или пластмассовой шины (брейса) на неделю. Рука фиксируется в локтевом сгибе и подвешивается на косыночной повязке. Хроническое воспаление надмыщелка требует тугоэластического бинтования локтя в течение дня, на ночь повязка снимается.
Легкая болезненность купируется холодными компрессами (по 20 минут каждые 4 часа в первые два дня после травмы) и нанесением нестероидных противовоспалительных средств (Диклофенак, Вольтарен). Выписывать препараты может только врач.
Будьте внимательны! Современные исследования показывают, что назначение НПВС и стероидов системно (внутривенно) при эпикондилите необоснованно. Это лечение имеет низкую эффективность и может вызвать побочные эффекты (отеки, гипертензию, язвы желудка, стероидный диабет, остеопороз, ожирение и перебои в работе сердца).
Если болевой синдром ярко выражен и длится более двух недель, может потребоваться лечебная блокада с анестетиками и гормональными препаратами. Обычно используется сочетание Лидокаина с Метипредом.
Хирургическое вмешательство
Оперативное лечение рекомендуют пациентам с персистирующим течением эпикондилита более полугода. Обычно операция сводится к частичному иссечению поврежденных сухожильных тяжей в месте их крепления к надмыщелку — тенотомии. В некоторых случаях может потребоваться удаление части надкостницы, однако эффективность такого вмешательства ставится под сомнение.
Реабилитация
Восстановительная терапия включает курс ударно-волновых процедур, фонофорез с новокаином, парафиновые аппликации, криотерапию или токи Бернара. Полное восстановление двигательной активности достигается за счёт массажей и лечебной гимнастики.
Анатомическое строение и функция
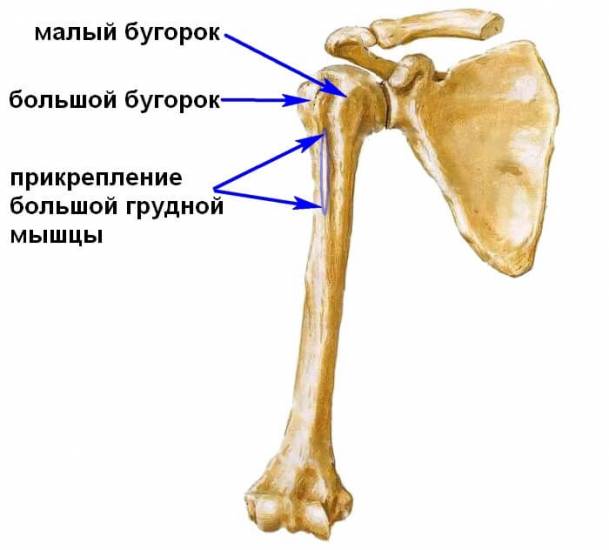
Кость плеча — осевой упор конечности. Движение зависит от мышц, прикрепленных к костным структурам — большим и малым бугоркам. Большой бугорок расположен на наружной стороне плечевой поверхности возле сустава.
Мышечная ткань иннервирована, что обеспечивает повороты, вращение и сгибание плеча в рамках функциональных возможностей сустава. При травме работа конечностей нарушается.
Этиология патологии формируется по:
- Прямому механизму — удар в плечевой отдел.
- Непрямому механизму — например, при переломе шейки плеча с отрывом бугорка.
Первый вариант относится к тяжёлым травмам и часто совмещается с вывихом. Этот тип увечья чаще возникает при ДТП.
Виды травм:
- Контузионный перелом — опасное повреждение, при котором кость раздроблена, есть осколки, вдавленные в плечевую головку.
- Отрывной перелом без смещения — разрыв надкостницы.
- Перелом со смещением — повреждение усугубляется действием мышц, способствующих расхождению осколков.
При отсутствии медицинской помощи одновременно с переломом может образоваться плечевой вывих.
Методы диагностики
Предварительный этап определения медиального эпикондилита — дифференциальная диагностика (исключение сходных заболеваний) таких, как:
- растяжение или разрыв локтевой коллатеральной связки;
- врождённая нестабильность связок;
- синдром суставной гипермобильности;
- синдром кубитального канала;
- переломы или трещины медиального надмыщелка плечевой кости;
- артриты и артрозы локтевого сочленения;
- патологии нервных окончаний;
- шейная радикулопатия.
Диагноз «медиальный эпикондилит локтевого сустава» ставят с помощью инструментальных методов:
- Рентгенография в двух проекциях исключает повреждения кости и деформирующие заболевания (остеопороз, переломы, шиповидные разрастания).
- МРТ оценивает степень изменений и состояние сухожилий и связок (обызвествление, разрывы, растяжения).
- Электромиография исследует изменения мышечных тканей (дегенеративные, дистрофические нарушения, воспаление, атрофия).
Лечащий врач проводит диагностическое тестирование, манипулируя конечностью пациента (при пассивном сгибании и разгибании руки в локтевом суставе болей нет, как при артрозе или артрите, они появляются только при физическом усилии, например, рукопожатии).
Дополнительно назначают неврологическое обследование и консультацию невропатолога для исключения повреждений нервных окончаний.
Клиническая картина заболевания
Постепенное начало с отсутствием ярких проявлений затрудняет диагностику на первом этапе. По мере прогрессирования дегенеративных изменений появляется дискомфорт и болезненность при привычных движениях. Развитие воспалительной реакции сопровождается усилением боли при увеличении нагрузки.
Основные признаки медиального эпикондилита:
- Боль начинается от медиальной косточки локтя и распространяется вниз по внутренней стороне предплечья до запястья;
- Попытка сжать пальцы в кулак или согнуть кисть приводит к усилению болезненности;
- Появляются трудности с захватом предметов из-за атрофии мышечных волокон.
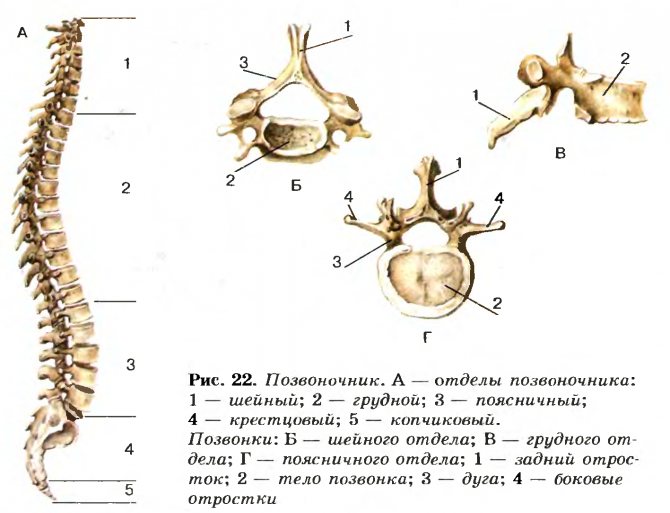
Скелет туловища
Скелет туловища человека состоит из позвоночника и костей грудной клетки.
Позвоночный столб содержит 5 отделов:
- шейный (7 позвонков),
- грудной (12),
- поясничный (5),
- крестцовый (5),
- копчиковый (4–5).
Готовые работы на аналогичную тему
- Курсовая работа Отделы скелета 410 руб.
- Реферат Отделы скелета 240 руб.
- Контрольная работа Отделы скелета 220 руб.
Получить выполненную работу или консультацию специалиста по вашему учебному проекту Узнать стоимость Позвонки состоят из тела и дуги, от которых отходят 7 отростков.
Тело позвонков и дуги образуют позвонковые отверстия, формируя позвоночный канал, в котором располагается спинной мозг.
Позвонки соединяются хрящами, что обеспечивает гибкость позвоночнику.
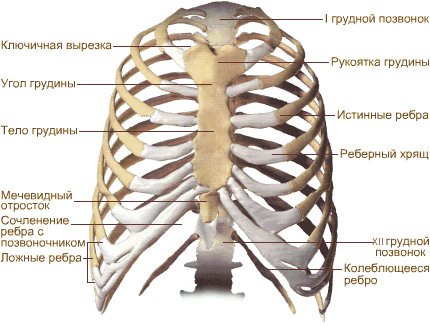
Грудная клетка образована непарной грудной костью (грудиной) и 12 парами рёбер, соединённых полуподвижно с грудными позвонками и грудиной.
Лень читать?
Задай вопрос специалистам и получи ответ уже через 15 минут!
Задать вопрос