Страх аппендицита
Ощущение страха — естественная защитная реакция, помогающая избегать опасных ситуаций. Однако страх может стать плохим советчиком, особенно когда речь идет о заболеваниях с болевыми ощущениями. Боль сигнализирует о том, что организм не справляется с внутренней проблемой. Если колики в животе продолжаются 3-4 часа, это может указывать на серьезные проблемы, такие как аппендицит, и требует немедленного обращения в медицинское учреждение.
Причины болевых ощущений обычно связаны с:
- раздражением нервных окончаний из-за воспалительных процессов;
- сдавливанием (спазмами), растяжением или травмами нервных волокон.
Физическую боль можно облегчить с помощью лекарств. Однако без комплексного лечения, а иногда и хирургического вмешательства, невозможно остановить патологический процесс, связанный с воспалением аппендикса. Если очаг болезни остается, боль вернется.
Существуют и другие страхи, о которых сообщают пациенты:
- доверие к хирургам в вопросах своей жизни;
- опасения по поводу негативного исхода операции;
- возможные отдаленные последствия;
- правильность поставленного диагноза.
Первые три страха в определенной степени обоснованы, но задержка с обращением в медицинское учреждение только увеличивает риски. Операция, которая могла бы быть рутинной, может стать сложной манипуляцией.
Что касается сомнений в правильности диагноза, симптомы аппендицита не всегда соответствуют описаниям в медицинских источниках. Признаки, характерные для аппендицита, могут указывать на другие серьезные заболевания, такие как:
- заболевания желудочно-кишечного тракта — язвы желудка и двенадцатиперстной кишки, закупорка тонкого кишечника, дивертикул Меккеля, аппендикулярный инфильтрат, периаппендикулярный абсцесс, рак или перфорация кишечника, панкреатит, холецистит;
- заболевания мочеполовой системы — воспаление или непроходимость мочеточников, воспаление придатков, патологические спазмы во время овуляции;
- инфекционные болезни — брюшной тиф, дизентерия и другие.
Множество редких заболеваний могут маскироваться под аппендицит. Ошибки в диагностике случаются, но редко приводят к фатальным последствиям. С внедрением лапароскопии количество таких ошибок значительно сократилось.
Страхи, связанные с физиологическим состоянием пациента и сложностями диагностики, включают:
- беременность — страх за жизнь плода, который может сочетаться с искаженной клинической картиной из-за сдавления внутренних органов;
- старость — часто сопровождается множеством хронических заболеваний;
- детский возраст — родители могут испытывать повышенные опасения за здоровье своего ребенка.
Современные диагностические технологии и хирургические методы позволяют подобрать оптимальное и безопасное лечение для каждого случая, независимо от возраста и физиологического состояния пациента.
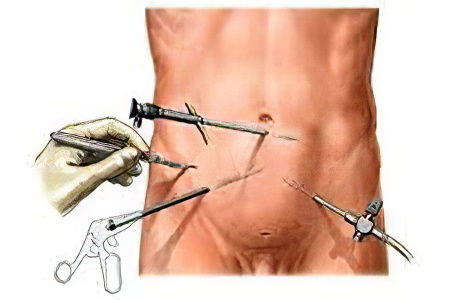
Удаление аппендицита. Операция может быть экстренной или плановой в зависимости от клинической ситуации.
Экстренная операция. Показанием для нее является острая стадия или обострение хронического воспаления. Операцию проводят в течение двух-четырех часов после поступления пациента в клинику. Необходимость в экстренном вмешательстве обусловлена быстрым развитием опасных состояний, таких как перитонит, перфорация стенок отростка или гнойное излияние в полость живота.
Плановая операция. Если экстренное вмешательство невозможно, операцию проводят после устранения угрозы. Время проведения плановой операции определяется в зависимости от сроков паллиативного лечения и восстановления пациента.
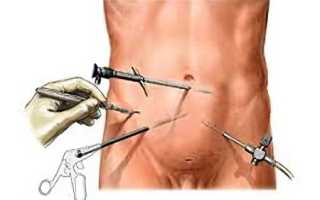
Врачи единодушны в том, что операция по удалению аппендицита, или аппендэктомия, является одной из наиболее распространенных и безопасных хирургических процедур. Специалисты отмечают, что своевременное обращение пациента с симптомами воспаления аппендикса значительно снижает риск осложнений. В большинстве случаев операция проводится лапароскопически, что позволяет минимизировать травматичность и ускорить восстановление.
Медики подчеркивают важность диагностики: при первых признаках боли в правом нижнем квадранте живота необходимо обратиться за медицинской помощью. Врачам также известно, что после операции пациенты обычно быстро возвращаются к привычной жизни, однако соблюдение рекомендаций по реабилитации играет ключевую роль в успешном восстановлении. В целом, мнение врачей о данной операции остается положительным, так как она позволяет предотвратить серьезные осложнения и улучшить качество жизни пациентов.

Предоперационный период при аппендиците
Аппендэктомия — это экстренная хирургическая процедура, поэтому все действия в приемном отделении выполняются максимально быстро.
| Стадия операции | Действия хирурга | Возможные осложнения |
|---|---|---|
| Разрез | Выполняется разрез кожи и подкожной клетчатки, обычно в правой нижней части живота (в зависимости от метода — лапароскопический или открытый). | Кровотечение, повреждение нервов, инфекция раны |
| Доступ к аппендиксу | Отслаиваются ткани, чтобы добраться до аппендикса. При лапароскопии используются специальные инструменты и камера. | Повреждение соседних органов (кишечник, мочевой пузырь), кровотечение |
| Удаление аппендикса | Аппендикс пережимается, перевязывается и отсекается. Место отсечения ушивается. | Кровотечение, перфорация аппендикса (если он уже был воспален), повреждение соседних органов |
| Закрытие раны | Рана ушивается послойно. При лапароскопии делается несколько небольших разрезов, которые закрываются косметическими швами. | Инфекция раны, образование гематом, расхождение швов |
| Дренаж (при необходимости) | Установка дренажа для отвода жидкости из брюшной полости. | Инфекция, повреждение органов |
Регистрация пациента
Регистрация пациента — необходимый этап для пребывания в медицинском учреждении. Чтобы ускорить процесс, заранее подготовьте следующие документы:
- Паспорт гражданина Российской Федерации или его заменяющий документ (например, военный билет).
- Полис медицинского страхования (обязательного или добровольного).
- Карточку страхового номера индивидуального лицевого счета (СНИЛС).
- Амбулаторную карту, если она у вас есть (обычно хранится в поликлинике по месту жительства, но иногда может быть выдана на руки).
Некоторые трудности с получением бесплатного удаления аппендикса могут возникнуть у лиц, не обладающих гражданством России. Это не означает, что им откажут в экстренной помощи, однако для избежания проблем рекомендуется заранее оформить полис обязательного медицинского страхования (ОМС). Для этого следует обратиться в ближайшую страховую компанию с хорошей репутацией. Полис в виде пластиковой карты изготавливается в течение месяца, а временный полис можно получить в день обращения.
Важно! Иностранным гражданам, временно или постоянно проживающим на территории Российской Федерации, полис ОМС выдается на основании статьи 10 Федерального закона РФ от 29.11.2010 N 326-ФЗ.
Наличие временного или постоянного полиса ОМС обязательно для всех категорий граждан, поступающих в медицинское учреждение.
Также необходимо предоставить:
- Для беженцев — удостоверение беженца или копию заявления о предоставлении этого статуса (включая жалобы на его лишение).
- Для лиц без гражданства, временно проживающих в России — удостоверение личности с отметкой о разрешении на пребывание в стране.
- Для иностранцев, временно находящихся в России — паспорт страны гражданства с отметкой миграционной службы о временном разрешении на пребывание.
- Для иностранцев, постоянно проживающих в России — паспорт иностранного государства и вид на жительство.
Обращение в клинику, предоставляющую платные услуги, в том числе по линии добровольного медицинского страхования (ДМС), значительно упростит решение данной проблемы.
Мнения людей о операции по удалению аппендицита варьируются от тревоги до облегчения. Многие отмечают, что процедура проходит быстро и с минимальными осложнениями. Пациенты часто делятся положительными впечатлениями о профессионализме врачей и качестве медицинского обслуживания. Однако некоторые испытывают страх перед анестезией и возможными последствиями. Важно отметить, что большинство людей чувствуют значительное облегчение после операции, избавляясь от мучительных болей. Реабилитация, как правило, проходит без особых проблем, и многие возвращаются к привычной жизни в течение нескольких недель. Тем не менее, каждый случай индивидуален, и важно заранее обсудить все детали с врачом.

Диагностика аппендицита
Операция выполняется хирургом в условиях ограниченного времени.
Показаниями к проведению операции служат результаты клинического обследования, указывающие на выраженные симптомы «острого живота», даже без подтверждения патологии в аппендиксе. Такой подход оправдан, поскольку экстренные хирургические вмешательства могут потребоваться и при других заболеваниях органов брюшной полости с похожими симптомами. В процессе операции, после осмотра кишечника и других органов брюшной полости, хирург может скорректировать лечебную тактику.
Этапы диагностических процедур:
- Сбор анамнеза у пациента.
- Осмотр: общий — внимание уделяется позе и походке больного; местный — анализ состояния брюшной стенки (увеличение, уменьшение, симметричность).
- Пальпация (ощупывание) — акцент на болезненности в области приложения силы, выполнение болевых проб и использование внутренних методов пальпации (ректальной и вагинальной).
- Перкуссия (постукивание) — применяется для определения болевой и тактильной чувствительности.
- Лабораторные анализы крови — подсчет лейкоцитов, определение соотношения различных видов лейкоцитов в окрашенном мазке и скорости оседания эритроцитов, общий анализ мочи. При необходимости могут быть проведены дополнительные исследования, например, тест на беременность у женщин. Стандартные лабораторные анализы дают лишь общую картину, характерную для воспалительных процессов.
- Инструментальные методы — обзорная рентгенография живота, рентгенография или компьютерная томография с контрастом, УЗИ и его различные модификации.
- Дифференциальная диагностика. При неясной и слабо выраженной клинической картине, а также отсутствии четких показаний для экстренной аппендэктомии, диагностика продолжается до выяснения причин. Наиболее часто для дифференциальной диагностики используется лапароскопия.
В процессе подготовки к операции анестезиолог обследует сердечно-сосудистую систему и собирает аллергологический анамнез, чтобы избежать непереносимости препаратов для наркоза.
При необходимости может быть проведена внутривенная капельная инфузия изотонического раствора для поддержания тонуса, снятия интоксикации и предотвращения обезвоживания, а также установка зонда в желудок для эвакуации содержимого.
Из-за различной степени тяжести состояния пациентов, поступающих на операцию, последовательность диагностических исследований может варьироваться.
Подготовка операционного поля при аппендиците
Подготовительный этап включает уход за кожей живота, удаление волос в определенных зонах, а также обезжиривание и дезинфекцию кожи в области операции.
Если перед операцией у пациента выявляются аллергические реакции на дезинфицирующие растворы, химические вещества или медикаменты, анестезиолог корректирует свои действия.

Операционный период при аппендиците
Перед операцией, по просьбе пациента и его близких, возможно обсуждение предстоящей процедуры. В ходе беседы предоставляются сведения о сути операции, методах обезболивания и возможных рисках. Однако в экстренных случаях такая беседа может не состояться.
Операционный процесс включает следующие этапы:
- введение пациента в состояние анестезии;
- послойное рассечение брюшной стенки;
- осмотр брюшной полости и органов, включая аппендикс и часть кишечника (примерно 50 см до и после места отхождения аппендикса);
- удаление аппендикса и ушивание краев удаленного отростка;
- стягивание и ушивание брюшины с использованием рассасывающихся ниток (швы не снимаются);
- наложение прерывистых (снимаемых) швов на кожу.
При осложнениях, таких как излияние содержимого аппендикса в брюшную полость, проводится санация и устанавливается временный дренаж для удаления воспалительных продуктов. Дренаж снимается после стабилизации состояния пациента и до удаления кожных швов.
Время операции варьируется от 40 минут до 2-3 часов, в зависимости от сложности патологии, телосложения, возраста пациента, расположения аппендикса и других факторов.
Обезболивание — ключевой этап операции. Качество обезболивания влияет на продолжительность операции, скорость заживления раны и вероятность осложнений как во время, так и после операции.
При удалении аппендикса применяются три метода обезболивания:
- метод тугого инфильтрата;
- проводниковая блокада;
- общий наркоз.
Все три метода, при правильном выполнении, обеспечивают адекватный уровень обезболивания. Первые два метода требуют, чтобы пациент находился в сознании во время операции, поэтому они противопоказаны для:
- маленьких детей — их неконтролируемое беспокойство может помешать проведению аппендэктомии;
- пациентов с перитонитом — такая операция требует санации кишечника, что может вызвать рефлекторное напряжение мышц брюшной стенки;
- пациентов, которым выполняется лапароскопическая операция — манипуляции в брюшной полости могут вызвать рвотный рефлекс и спазм мышц, а миорелаксанты не применяются без общего наркоза с контролируемой вентиляцией легких;
- пациентов с повышенной возбудимостью и индивидуальной непереносимостью новокаина и его производных.
Несмотря на то, что методы местной анестезии считаются устаревшими, они продолжают демонстрировать свою эффективность и безопасность при грамотном применении.
Метод тугого ползучего инфильтрата
Цель – обеспечить безболезненное послойное разрезание и сшивание кожи и брюшной стенки.
Порог болевой чувствительности кишечника значительно ниже, поэтому для его обезболивания периодически вводят раствор новокаина в брюшную полость или применяют другие анестетики.
Принцип метода – послойное пропитывание 0,25% раствором новокаина слоев кожи, мышц и тканей брюшной стенки под давлением шприца. Введение раствора создает обширную новокаиновую прослойку под операционным полем, блокирующую передачу болевых сигналов. Во время операции эту процедуру необходимо регулярно повторять.
Практическая ценность заключается в простоте выполнения и возможности контроля основных физиологических показателей пациента без сложного медицинского оборудования. Операцию можно успешно провести даже в условиях ограниченных ресурсов.
Недостатки – новокаин не устраняет рвотный рефлекс, и во время операции требуется постоянное введение раствора.
Региональная или проводниковая анестезия
Цель данного метода аналогична цели ползучего инфильтрата. Основной принцип заключается в блокировке передачи нервных импульсов через нервные пучки, иннервирующие кишечник. Это достигается введением обезболивающих средств в область, окружающую нервный узел, от которого отходят нервные пучки. Методика более сложная по сравнению с тугой инфильтрацией. Анестезиолог должен иметь глубокие знания топографических ориентиров для точного введения иглы и определения расположения нервных узлов.
В качестве анестетиков используются растворы с различной концентрацией, такие как бупивакаин, лидокаин и ропивакаин.
Преимущества метода включают:
- быстрое наступление эффекта;
- использование небольших доз обезболивающего;
- высокая надежность анестезии без необходимости постоянного добавления анестетика;
- возможность комбинирования с другими методиками.
Недостатком является сложность выполнения процедуры.
Общий наркоз – современный метод обезболивания
Пациент проходит процесс введения в состояние сна и вывода из общего наркоза поэтапно. Во время наркоза анестезиолог внимательно следит за состоянием сердечно-сосудистой и дыхательной систем пациента.
Этапы наркоза включают:
- Премедикация. Основные цели — подготовить организм к операции и обеспечить стабильную работу сердца и легких во время вмешательства.
- Вводный наркоз или индукция. Основные цели — постепенно довести пациента до состояния наркоза и адаптировать сердечно-сосудистую и дыхательную системы к анестезии. При необходимости могут быть введены миорелаксанты и выполнена интубация трахеи для искусственной вентиляции легких. Длительность этого этапа составляет 10-15 минут.
- Поддержание анестезии. Основные цели — поддерживать стабильный уровень жизненно важных функций организма и обеспечить отсутствие болевой чувствительности. Длительность этого этапа соответствует времени проведения операции. В процессе операции допускается поэтапное введение дополнительных препаратов.
- Выведение из наркоза. Основные цели — устранение метаболитов анестетиков, восстановление жизненных функций и переход организма к самостоятельной работе.
Для общего наркоза при аппендэктомии применяются мощные фармацевтические средства, доступные только в ограниченном объеме.
Возможные осложнения на этом этапе контролируются анестезиологом. В группу риска попадают пациенты с повышенной чувствительностью и сопутствующими заболеваниями, которые могут ослабить работу сердца и дыхательной системы.
Послойное рассечение брюшной стенки при аппендиците
Общие принципы выполнения разреза брюшной стенки:
- Разрез выполняется послойно. Этот подход позволяет контролировать процесс и при необходимости перевязывать кровеносные сосуды, что снижает риск повреждения мышц и апоневрозов.
- Длина разреза не имеет строгих ограничений, но должна быть достаточной для удобства работы хирурга. Слишком короткий разрез может затруднить извлечение и осмотр внутренних органов, а также возвращение сальника и кишечных петель в брюшную полость. В то же время, слишком длинный разрез увеличивает время на сшивание тканей и может усугубить риски заживления раны.
- Разъединение мышц, апоневрозов и сальника осуществляется тупым методом. Сначала создается небольшой прокол, после чего разъединение происходит вдоль волокон с помощью инструментов и рук.
На этом этапе существует риск кровотечений, которые могут остаться незамеченными при разъединении кровеносных сосудов брюшной стенки. При недостаточном обезболивании может произойти рефлекторное повышение внутрибрюшного давления, что приведет к неконтролируемому выпадению сальника и кишечных петель. Все эти риски учитываются хирургом.
Ревизия брюшной полости при аппендиците
После отделения брюшной стенки сальник отодвигается, и осуществляется осмотр внутренних органов. При необходимости петли кишечника могут быть выведены за пределы брюшной полости. В это время также выявляется воспалённый аппендикс.
При анализе червеобразного отростка, внутренних органов и кишечных петель особое внимание уделяется морфологическим изменениям стенок брюшины и исследуемых органов. Если обнаруживаются отклонения, хирург действует в соответствии с установленными протоколами и своей интуицией. Если аппендицит протекает без осложнений, операция переходит к завершающей фазе. В случае осложнений порядок действий меняется.
При осмотре внутренних органов под местной анестезией необходимо быть осторожным, чтобы избежать рвотного рефлекса, который может возникнуть при подтягивании кишечных петель. Существует риск неконтролируемого выпадения петель кишечника, разрыва аппендикса и инфицирования брюшной полости. Эти потенциальные угрозы учитываются хирургом и анестезиологом.
Резекция аппендикса
Аппендикс подтягивается к краю хирургического разреза и извлекается за его пределы. Важно обеспечить изоляцию отростка от брюшной полости, что подробно описано в учебных материалах. Для наложения швов используются кетгут или синтетические нити, которые рассасываются самостоятельно.
Принцип выполнения погружного кисетного шва на культю аппендикса заключается в том, что отросток стягивается так, чтобы края раны погружались внутрь культи, а наружная поверхность отростка соединялась с серозными оболочками в центре. Этот метод ушивания способствует быстрому заживлению и герметизации аппендикса.
Существуют риски, связанные с загрязнением брюшной полости, инструментов и операционного белья при неосторожном разъединении тканей, а также с недостаточной прочностью хирургических швов и узлов.
Сшивание операционной раны после аппендэктомии
Соединение брюшной стенки выполняется с помощью рассасывающихся нитей, которые исчезают через определенное время. Сшивание кожи осуществляется прерывистыми швами, обычно от 7 до 10 стежков. Для швов используются прочные шелковые или синтетические нити. Швы на коже удаляются через 7-10 дней. Существуют риски, связанные с возможным разрывом нитей и узлов.
Послеоперационный период
Период восстановления начинается с завершения операции и продолжается до снятия швов. Время полного восстановления может увеличиваться при сложной аппендэктомии. Действия медицинского персонала при неосложнённом аппендиците достаточно просты.
В ранний послеоперационный период (первый день):
- При необходимости проводится детоксикация организма пациента.
- Осуществляется мониторинг на предмет возможного послеоперационного кровотечения, а также пареза кишечника и/или мочевого пузыря.
В средний и поздний послеоперационный период (со второго по десятый день):
- Контролируется восстановление функций физиологических процессов пациента (дефекация, мочеиспускание), при необходимости принимаются соответствующие меры.
- Проводится наблюдение за возможными послеоперационными осложнениями (контроль температуры тела, аппетита, состояния швов, наличие болей).
Сколько времени лежат в больнице после удаления аппендицита?
После операции пациент находится в больнице не более десяти дней. Вставать после процедуры можно только с разрешения врача, обычно это происходит на третий или четвертый день (рекомендации могут варьироваться). Для предотвращения расхождения швов иногда необходимо носить бандаж или обвязывать живот полотенцем. В первый день после операции разрешается только питье. Со второго дня следует придерживаться диеты, рекомендованной врачом-диетологом.
Необходимо незамедлительно сообщить врачу в следующих случаях:
- трудности с дефекацией и/или мочеиспусканием без значительных усилий;
- боли в животе и в области швов;
- намокание швов или неприятные ощущения при движении.
Когда снимают швы после удаления аппендицита?
Швы удаляют после заживления операционной раны и образования здоровой грануляции (корочки). Обычно это происходит на седьмой, а иногда на десятый день после операции. Процедура снятия швов проводится в процедурном кабинете. Пациент может покинуть больницу только после этой процедуры. Важно помнить, что в течение нескольких дней после выписки следует быть осторожным с физическими нагрузками. Даже если рана зажила хорошо, её края могут разойтись.
Что делать, если разошелся шов после удаления аппендицита?
Причиной расхождения швов может стать несоблюдение режима после выписки из медицинского учреждения. Как внутренние, так и наружные швы могут разойтись.
1. Признаки разрыва внутренних швов (на брюшной стенке):
- В области операционной раны наблюдается выпячивание (грыжа) кожи, при этом целостность кожи не нарушена.
- При легком нажатии на место выпячивания в области живота можно ощутить желеобразное или более плотное образование – это сальник.
- Боль, вызывающая рвоту, может указывать на выход петель кишечника под кожу, однако сальник обычно предотвращает выпадение кишок.
Действия пациента:
- Вызвать скорую помощь.
- Принять горизонтальное положение на твердой поверхности.
- Если после перехода в горизонтальное положение выпячивание исчезло, обернуть живот полотенцем.
- Спокойно ожидать врача: тревога и напряжение лишь усугубляют расхождение раны.
2. Признаки расхождения наружных (кожных) швов:
- В месте разрыва открыта рана ярко-красного (алого) цвета – это брюшная стенка, на которой имеется шов, предотвращающий выпадение кишечника.
- Рана может кровоточить или быть сухой.
Действия пациента:
- Принять горизонтальное положение и вызвать скорую помощь.
- Закрыть рану стерильной салфеткой, не надавливая на нее, в отличие от ситуации с расхождением внутренних швов.
Осложнения после удаления аппендицита
Осложнения после аппендэктомии делятся на ранние и поздние. В этой статье мы рассмотрим основные симптомы, которые могут беспокоить пациентов после удаления аппендикса.
Температура после операции на аппендицит
Субфебрильная лихорадка часто сопровождает воспаление аппендикса и является одним из его признаков. Повышение температуры тела сигнализирует о воспалительном процессе. На начальной стадии болезни это может быть положительным знаком, указывающим на активную борьбу организма с инфекцией. Небольшое повышение температуры после операции по удалению аппендикса обычно не вызывает опасений и проходит самостоятельно или с помощью простых лечебных мероприятий.
Однако гипертермия, возникающая в течение месяца после удаления аппендицита, может быть опасной, если сопровождается следующими симптомами:
- рвота;
- запоры или диарея;
- боли в животе;
- изменения в сознании;
- повышенное потоотделение.
В некоторых случаях температура может сохраняться длительное время, иногда до трех-шести месяцев после операции. В таких ситуациях необходимо провести более детальное обследование, так как причиной может быть рефлекторное нарушение терморегуляции.
Боли после операции на аппендицит
Боль может возникать из-за воспаления швов, образования спаек или начала перитонита. Дискомфорт также может сохраняться из-за сопутствующих заболеваний, не устраненных во время аппендэктомии.
Рекомендуется обратиться к хирургу в местной поликлинике или к врачу, проводившему операцию.
Спайки после операции на аппендицит
Спайки — это фиброзно-волокнистая ткань, образующаяся в результате слипчивого воспалительного процесса. Они соединяют серозные оболочки различных участков кишечника. Причины слипчивого воспаления могут быть разнообразными. Иногда оно возникает из-за микроорганизмов, попадающих в брюшную полость во время хирургического вмешательства. Однако спайки чаще формируются у людей с низкой физической активностью и в пожилом возрасте.
Спайки, образующиеся на кишечнике после удаления аппендикса, могут вызывать повышенную болезненность при переполнении кишечника пищей и газами, а также при активизации перистальтики. Лечение спаек является сложной задачей, так как фиброзная ткань содержит множество кровеносных сосудов и нервных окончаний.
Перитонит после аппендицита
Перитонит возникает из-за разрыва аппендикса. Поэтому операция по его удалению проводится с учетом степени тяжести заболевания. Во время вмешательства осуществляется санация кишечника, устанавливается дренаж для постоянного оттока воспалительного экссудата, а также назначается комплексное лечение в послеоперационный период.
Перитонит после аппендэктомии чаще всего наблюдается у следующих категорий пациентов:
- пожилые люди;
- лица с хроническими заболеваниями;
- пациенты в тяжелом состоянии перед операцией.
Признаки перитонита включают высокую температуру, болезненность и напряжение мышц живота, а также выраженные симптомы интоксикации.
Послеоперационная грыжа после аппендицита
Послеоперационная грыжа возникает из-за разрыва брюшной стенки в области хирургического разреза спустя некоторое время после операции. Формирование грыжи связано с несколькими факторами: недостаточным заживлением краев раны, чрезмерным напряжением или тупой травмой в зоне шва. Основным признаком является выпячивание брюшной стенки в месте послеоперационного шва. Поведение человека с грыжей после удаления аппендикса соответствует рекомендациям для пациентов с расхождением внутренних швов (см. выше).
Реабилитация и восстановление после удаления аппендицита
При стандартной аппендэктомии период восстановления до возвращения к трудовой деятельности в среднем составляет три недели. Первую неделю пациент проводит в хирургическом отделении.
Универсальных рекомендаций по поведению после удаления аппендицита не существует. Некоторые пациенты начинают передвигаться уже на следующий день после операции, в то время как другим требуется несколько дней для восстановления. Обычно реабилитация проходит быстрее у молодых и стройных людей.
Вот несколько общих советов для восстановления после аппендэктомии без осложнений:
- совершайте короткие прогулки на свежем воздухе;
- проконсультируйтесь с врачом о необходимости использования послеоперационного бандажа (он рекомендован для людей с избыточным весом или при длительных перемещениях);
- занимайтесь легкими физическими упражнениями и плаванием (погружение в воду возможно после образования рубца на месте разреза);
- интимные отношения разрешены через две недели после операции;
- в течение первого месяца после вмешательства придерживайтесь диеты из легко усваиваемой пищи.
Реабилитация в случае осложнений после аппендэктомии проводится с учетом индивидуальных особенностей пациента и характера патологии.
Вопрос-ответ
Сколько дней лежат в больнице после операции на аппендицит?
После лапароскопических операций пациента выписывают на 2-3-й день. Полная трудоспособность восстанавливается через 3-4 недели. После удаления аппендикса открытым способом пациент находится в стационаре 7-10 дней.
Как сейчас делают операцию по удалению аппендицита?
Операция выполняется двумя способами: первый — обычная полостная операция, при которой производится разрез в правой подвздошной области. Второй способ предлагает проводить аппендэктомию лапароскопически, при котором можно также провести полную ревизию брюшной полости до операции и исключить напрасную аппендэктомию.
Как быстро отходят от операции на аппендицит?
Пациента после лапароскопии наблюдают в стационаре 1-2 суток. Выписка возможна после оценки общего состояния и контроля заживления. После открытой аппендэктомии пациент находится в стационаре под наблюдением в течение 4-5 дней.
Советы
СОВЕТ №1
Перед операцией обязательно проконсультируйтесь с врачом и задайте все интересующие вас вопросы. Узнайте о процессе операции, возможных рисках и сроках восстановления. Это поможет вам чувствовать себя более уверенно и подготовленно.
СОВЕТ №2
После операции следуйте рекомендациям врача по уходу за швами и режиму восстановления. Обратите внимание на признаки осложнений, такие как высокая температура, сильная боль или покраснение в области шва, и немедленно сообщите об этом врачу.
СОВЕТ №3
Обеспечьте себе комфортные условия для восстановления. Убедитесь, что у вас есть доступ к необходимым медикаментам, легкой пище и поддержке близких. Это поможет вам быстрее вернуться к нормальной жизни.
СОВЕТ №4
Не забывайте о важности постепенного возвращения к физической активности. Начните с легких прогулок и постепенно увеличивайте нагрузку, следуя рекомендациям врача. Это поможет улучшить кровообращение и ускорить процесс выздоровления.