Что такое дерматомиозит?
Дерматомиозит
Дерматомиозит — это заболевание, которое вызывает воспаление соединительных тканей, мышц, кожи и внутренних органов. Оно имеет тенденцию к постоянному прогрессированию.
Если у пациента отсутствуют кожные проявления, врачи ставят диагноз полимиозит, а не дерматомиозит.
Дерматомиозит относится к аутоиммунным заболеваниям, что означает, что его развитие связано с нарушениями в иммунной системе. Причины этих нарушений до сих пор неясны. Однако механизм возникновения заболевания понятен: организм начинает воспринимать собственные клетки как чуждые. Иммунная система вырабатывает антитела против них, что приводит к атаке на мышцы и соединительные ткани. Это вызывает воспаление и появление симптомов болезни. В некоторых случаях иммунная система может также атаковать внутренние органы пациента.
Дерматомиозит — редкое заболевание, диагностируемое у 5 человек на миллион ежегодно. Чаще всего оно встречается у детей младше 15 лет и у пожилых людей старше 55 лет. Мужчины заболевают в два раза чаще, чем женщины.
Врачи отмечают, что дерматомиозит проявляется различными симптомами, среди которых наиболее характерными являются мышечная слабость и кожные высыпания. Первые признаки могут включать усталость, боль в мышцах и изменения на коже, такие как пурпурные пятна на веках или высыпания на локтях и коленях. Существуют две основные формы заболевания: детская и взрослая, каждая из которых имеет свои особенности течения и лечения. Врачи подчеркивают важность ранней диагностики, так как это позволяет начать терапию на ранних стадиях. Лечение обычно включает кортикостероиды и иммуносупрессоры, а также физиотерапию для восстановления мышечной функции. Комплексный подход к терапии помогает улучшить качество жизни пациентов и снизить риск осложнений.

Основные причины дерматомиозита
На сегодняшний день причины дерматомиозита остаются неясными, что позволяет относить это заболевание к мультифакторным расстройствам. В этом случае антитела, вырабатываемые организмом, начинают атаковать собственные ткани, в первую очередь затрагивая эндотелий сосудов.
Исследователи предполагают, что развитие этого недуга может быть связано с нарушениями в нейроэндокринной системе. Это подтверждается тем, что дерматомиозит чаще всего проявляется в переходные периоды жизни, такие как климакс или половая зрелость.
Существует мнение, что дерматомиозит может быть следствием инфекционных заболеваний, и большинство ученых склоняются именно к этой версии.
Пик заболеваемости дерматомиозитом наблюдается во время сезонных вспышек ОРВИ.
Исследования, направленные на выявление причин дерматомиозита, позволили определить факторы риска, способствующие его развитию:
- Инфекционные заболевания. Риск возникновения дерматомиозита выше у людей, которые в течение трех месяцев несколько раз перенесли инфекционные болезни, такие как хламидиоз или сыпной тиф.
- Вирусы. К развитию дерматомиозита могут привести пикорнавирусы, цитомегаловирусы, вирусы гриппа, Коксаки, гепатита В, ВИЧ, болезнь Лайма, токсоплазмы и парвовирусы.
- Бактерии. Вакцины против кори и тифа также могут спровоцировать дерматомиозит. Существует вероятность возникновения аутоиммунного воспаления на фоне приема БАДов, содержащих гормон роста, таких как Джинтропин и Неотропин.
- Заболевания щитовидной железы.
- Генетические факторы. В крови пациентов с дерматомиозитом наблюдается накопление HLA-B88. Ученые считают, что этот антиген может быть связан с различными иммунными патологиями.
- Патогенетические факторы. Аутоиммунная реакция, сопровождающаяся образованием аутоантител, атакует белки цитоплазмы и рибонуклеиновые кислоты, входящие в состав мышечных тканей. Это приводит к нарушению баланса между Т- и В-лимфоцитами и отторжению Т-супрессорной функции.
Эти факторы чаще всего способствуют развитию дерматомиозита. Кроме того, существуют и второстепенные причины, которые могут увеличить вероятность возникновения заболевания:
- Перегрев или переохлаждение организма.
- Физические травмы.
- Эмоциональные потрясения.
- Аллергические реакции на медикаменты.
- Наличие очагов инфекции в организме.
- Злоупотребление алкоголем и наркотиками.
Классификация и формы дерматомиозита
В зависимости от причины, вызвавшей дерматомиозит, выделяют несколько его форм:
- Идиопатическая форма — тип дерматомиозита, причины которого неизвестны. Она встречается в 30-40% случаев и часто возникает после плановой вакцинации. Если идиопатическая форма проявляется у ребенка, её называют ювенальной. У пациентов с этой формой наблюдается снижение функции половых желез, надпочечников и гипоталамуса. Состояние скелетных мышц ухудшается, также страдают кожа и слизистые оболочки.
- Вторичный опухолевый (паранеопластический) дерматомиозит. Эта форма возникает из-за наличия злокачественных опухолей в организме. Чаще всего её диагностируют у пожилых людей. На коже появляются сыпные элементы фиолетового цвета. Проксимальные мышцы становятся слабыми, а вокруг глаз возникают отеки лилового оттенка. Симптомы вторичного дерматомиозита могут напоминать первичные, однако лечение опухолевой формы будет неэффективным.
- Детский (ювенальный) дерматомиозит. Эта форма встречается в 20-30% случаев. У пациентов наблюдается кальциноз мышечных тканей. Болезнь начинается остро, сопровождаясь болями в мышцах, повышением температуры и высыпаниями.
- Смешанный дерматомиозит, который проявляется в сочетании с другими заболеваниями соединительной ткани.
В зависимости от течения заболевания различают острый, подострый и хронический дерматомиозит.
Стадии развития дерматомиозита:
- Продромальная стадия. Симптомы выражены ярко и могут сохраняться от нескольких дней до нескольких месяцев.
- Манифестная стадия. У пациента развиваются кожные, мышечные и другие симптомы заболевания.
- Дистрофическая стадия. Это самая тяжелая стадия, при которой страдает весь организм.
Дерматомиозит — это редкое воспалительное заболевание, которое затрагивает кожу и мышцы. Первые симптомы часто включают слабость в мышцах, особенно в области плеч и бедер, а также характерные высыпания на коже, такие как фиолетовые пятна на веках или сыпь на локтях и коленях. Люди, столкнувшиеся с этой болезнью, отмечают, что симптомы могут проявляться постепенно, что затрудняет диагностику. Существует несколько форм дерматомиозита, включая детский и взрослый типы, каждый из которых может иметь свои особенности. Лечение обычно включает кортикостероиды и иммуносупрессоры, а также физиотерапию для восстановления мышечной силы. Важно раннее обращение к врачу, чтобы избежать осложнений и улучшить качество жизни. Поддержка со стороны близких и участие в группах самопомощи также играют значительную роль в процессе лечения.

Симптомы дерматомиозита
Впервые данное заболевание было детально описано в 1940 году.
На сегодняшний день его симптомы хорошо известны медицинским специалистам:
- На начальных этапах болезни у пациента наблюдается повышение температуры тела, колеблющееся от субфебрильных значений до 38 °C и выше.
- Увеличивается чувствительность кожи к свету. При воздействии солнечных лучей кожа начинает шелушиться и краснеть.
- У больного наблюдается выпадение волос на голове, а участки облысения приобретают красноватый оттенок.
- Пациенты жалуются на болевые ощущения в конечностях и бедрах.
- Быстро теряется вес.
- Внутренняя поверхность век отекает, также страдают роговица и область под глазами.
- В области суставов возникают воспалительные процессы. Кожа над суставами отекает, становится блестящей и начинает атрофироваться. Затем у пациента развивается пойкилодермия, проявляющаяся гиперпигментацией и расширением капилляров.
- В полости рта формируются воспалительные очаги красного или синюшного цвета. Язык и десны становятся отечными, на них появляются язвы. Щеки с внутренней стороны утолщаются, что также касается слизистой оболочки губ и языка.
- Выражение лица больного меняется, оно становится таким, будто человек постоянно испытывает страх. Надбровные дуги пациента заметно приподняты.
Иногда дерматомиозит называют лиловой болезнью, поскольку заболевание сопровождается образованием на коже пятен лилового цвета.
Симптомы при поражении кожи
При дерматомиозите всегда наблюдаются изменения на коже.
Симптомы проявляются следующим образом:
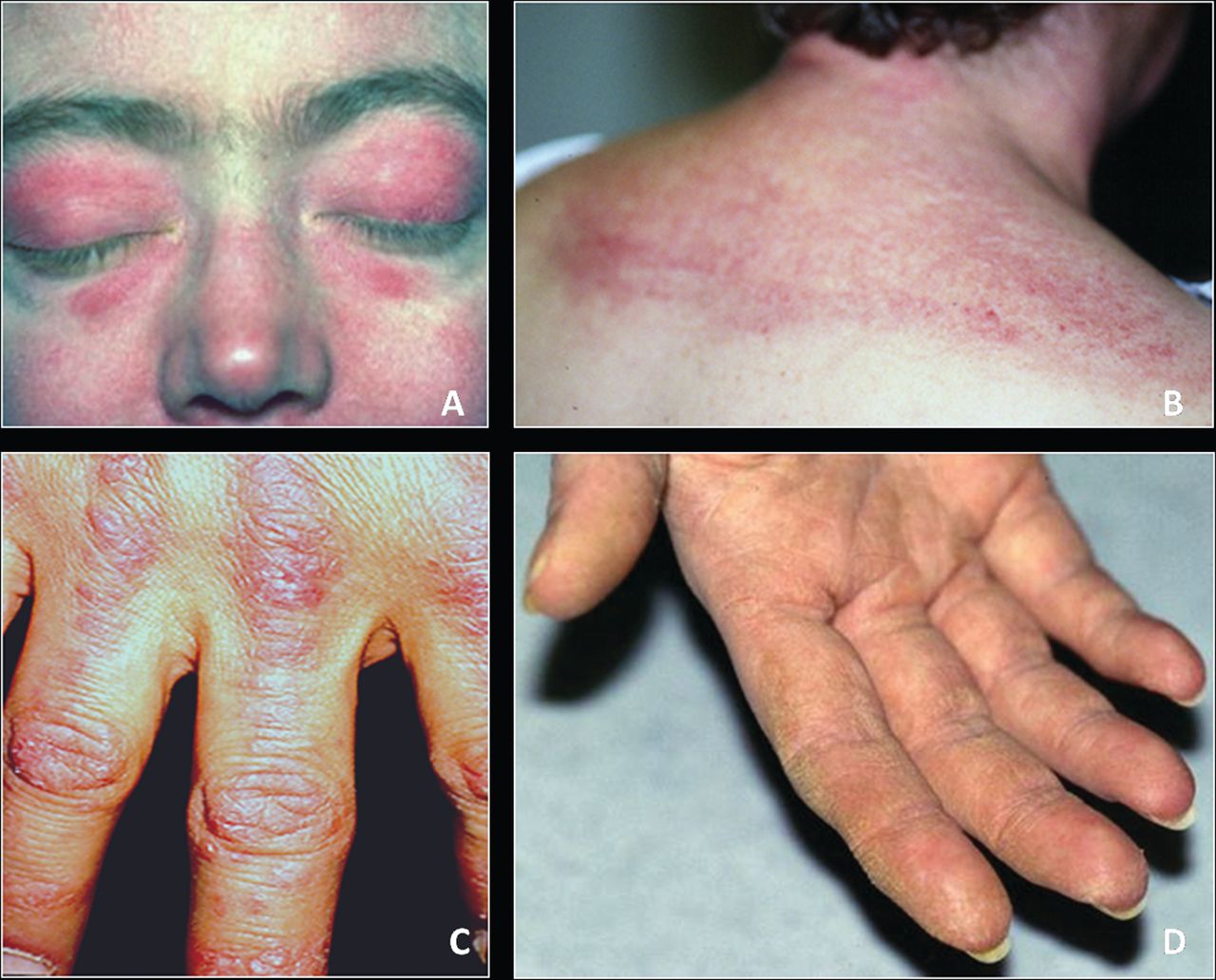
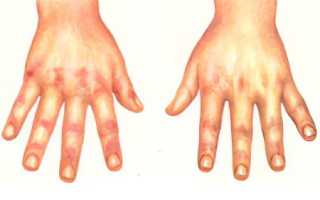
- Гелиотропная сыпь. Ярко-красные высыпания локализуются вокруг глаз, создавая эффект «очков». Также они могут появляться на крыльях носа, щеках, в области декольте и на верхней части спины.
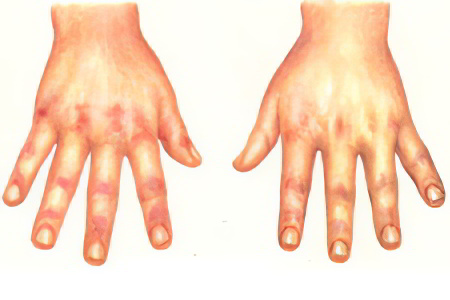
- Признак Готтрона. Сыпь проявляется на суставах кистей, имеет насыщенный красный оттенок. Элементы сыпи могут быть плоскими или приподнятыми и часто сопровождаются шелушением.
- Эритема. Пятна возникают на разгибательных поверхностях коленей и ладоней из-за расширения мелких кровеносных сосудов.
- Рука механика. Этот симптом характеризуется красной, шелушащейся кожей ладоней с трещинами.
- Другие кожные проявления: зуд, фотодерматит, появление сосудистых звездочек.

Симптомы при поражении мышц
Основным признаком заболевания является повреждение мышечной ткани.
Клинические проявления болезни могут включать:
- Прогрессирующую мышечную слабость, затрагивающую верхние и нижние конечности.
- Затруднения в движении, из-за которых пациентам сложно подниматься по лестнице, садиться в общественный транспорт или вставать с кровати.
- Частые падения, вызванные мышечной слабостью.
- Трудности с поднятием головы с подушки и удерживанием её в вертикальном положении при поражении мышц шеи.
- Отеки мышц.
- Проблемы с голосом и глотанием из-за поражения мышц глотки, горла и пищевода, что может привести к частым удушьям.
- Атрофию мышц при длительном течении заболевания, когда они истончаются и теряют свои функции.
Симптомы при поражении суставов
В первую очередь, у людей с этим заболеванием страдают мелкие суставы. Поражение коленей и локтей встречается реже, что часто приводит к путанице с ревматоидным артритом. Если пациент не получает необходимую терапию, это может привести к деформирующему артриту с подвывихами суставов. При рентгенографии эрозии на суставах не выявляются.
Симптомы при поражении слизистых оболочек
У пациентов наблюдаются симптомы конъюнктивита и стоматита. Воспаление охватывает верхнее небо и заднюю стенку глотки, что затрудняет прием пищи.
Кальциноз
Кальциноз встречается у людей с прогрессирующим дерматомиозитом. Этот процесс проявляется отложением кальция в необычных местах: вокруг мышц, под кожей, над локтями и коленями, в области суставов пальцев и в ягодицах.
Симптомы при поражении дыхательной системы
При дерматомиозите воспалительные процессы затрагивают дыхательные органы, включая лёгкие, плевру и мускулатуру, отвечающую за дыхание.
Среди основных симптомов выделяются:
- Ограничение подвижности грудной клетки, что нарушает вентиляцию лёгких. Это связано с повреждением тканей диафрагмы и межреберных мышц, что создаёт условия для развития пневмонии и других инфекций дыхательной системы.
- Интерстициальный фиброз лёгких проявляется воспалением межуточной ткани. Со временем эта ткань подвергается фиброзу, что означает увеличение объёма соединительных волокон, которые становятся грубыми и плотными. Такие клетки не могут в полной мере выполнять дыхательную функцию.
Симптомы при поражении сердечно-сосудистой и мочевыделительной системы
В большинстве случаев пациенты не сообщают о проблемах с сердечно-сосудистой системой. Однако во время диагностики могут быть выявлены нарушения сердечного ритма и проблемы с проводимостью.
Фиброзные изменения в сердечной мышце и миокардит встречаются реже. Тем не менее, при развитии застойной сердечной недостаточности они могут проявляться. У таких пациентов могут наблюдаться синдром Рейно, петехии и инфаркт сосудов в околоногтевом ложе.
Почечная недостаточность и нефротический синдром встречаются редко. Поражение почек можно заподозрить по наличию белка в моче.
Симптомы при поражении ЦНС и почек
Почки у пациентов обычно не повреждаются серьезно, но вероятность развития пиелонефрита исключать нельзя. Также у больного может быть выявлен полиневрит. Эти отклонения, как правило, обнаруживаются в стационаре во время комплексного обследования.
Дерматомиозит может вызывать различные нарушения в работе эндокринной и половой систем. В некоторых случаях это приводит к бесплодию у девушек. Также возможны проблемы с функцией мочевыделительной системы.
Особенности протекания дерматомиозита у детей
В детском возрасте дерматомиозит проявляется с определенными особенностями:
- Первые признаки заболевания обычно более выражены.
- Температура тела может достигать 39 °C, наблюдается повышенная утомляемость.
- Ребенок быстро теряет вес.
- Кожные проявления аналогичны взрослым, но высыпания более яркие.
- На ногтях и веках могут появляться петехии.
- Ребенок может жаловаться на боли в теле, включая живот, спину, шею, руки и ноги. Мышечная слабость усиливается.
- Суставы могут отекать, развиваются контрактуры, затрудняющие разгибание коленей и локтей.
- Кальциноз чаще всего наблюдается именно у детей с дерматомиозитом.
Дерматомиозит у детей нередко имеет злокачественное течение. Врачи объясняют это тем, что процессы роста еще не завершены, а мышечная ткань активно подвергается атрофии.
К какому врачу обратиться?
Если у вас появились признаки дерматомиозита, важно обратиться к ревматологу. Также может потребоваться консультация других специалистов: андролога (для мужчин), гинеколога (для женщин), уролога, дерматолога, ангиолога, кардиолога, невролога и других.
Диагностика
Диагностика пациента включает несколько ключевых этапов:
- Сначала проводится беседа с пациентом.
- Затем осуществляется осмотр, в ходе которого оценивается состояние мышц и суставов, а также их подвижность. Необходимо прослушать сердце и легкие.
- Пациенту назначается иммунологический анализ для выявления специфических антител в крови.
- Проводится МРТ, что помогает обнаружить отечность в мышечной ткани.
- Выполняется игольчатая электромиография для диагностики спонтанной активности мышц.
- Спирография позволяет выявить дыхательную недостаточность.
- ЭКГ может показать тахикардию, нарушения сердечного ритма и проблемы с проводимостью.
- Рентгенологическое исследование визуализирует кальциевые отложения в глубинных структурах мышц.
- Компьютерная томография помогает диагностировать альвеолярный фиброз и пневмосклероз.
- Гистологическое исследование показывает исчезновение поперечной исчерченности, инфильтрацию моноцитов, нарушение их структуры и развитие фиброза.
- Биопсия мышечной ткани позволяет выявить инфильтраты с мононуклеарами и участками некроза. При тяжелом течении заболевания сосуды могут поражаться тромбами, а нормальные мышечные клетки трансформируются в жировые соединения, что приводит к атрофии мышц.
-
Лабораторная диагностика включает следующие анализы:
- Общий анализ крови, который может показать увеличение СОЭ и легкую анемию.
- Общий анализ мочи, в котором может обнаруживаться белок.
- Биохимический анализ крови, где отмечается повышение уровня креатинфосфокиназы, лактатдегидрогеназы, АЛТ и АСТ, что указывает на повреждение мышц различной локализации.
Важно различать дерматомиозит и онкомиозит. Первый может быть как самостоятельным заболеванием, так и следствием раковой опухоли. Поэтому полноценное обследование пациента имеет критическое значение.
Лечение дерматомиозита
Лечение дерматомиозита требует комплексного подхода. Пациентам назначают медикаменты, физиотерапию и специальную диету. В некоторых случаях может потребоваться хирургическое вмешательство. Если у пациента возникают проблемы с глотательными мышцами, рекомендуется заниматься с логопедом. В Москве для терапии этого заболевания используют генно-инженерные биопрепараты.
Основным компонентом лечения являются глюкокортикостероиды.
Поддерживающая терапия может длиться от трех до пяти лет. Эти препараты помогают контролировать патологические реакции иммунной системы, предотвращая воспалительные процессы в мышцах, коже и внутренних органах. Они замедляют образование кальцинатов и улучшают микроциркуляцию крови, а также обмен веществ в клетках.
Медикаментозное лечение
Медикаменты помогают устранить воспалительные процессы и предотвращают превращение мышечной ткани в соединительную.
Пациентам могут быть рекомендованы следующие препараты:
- Глюкокортикостероиды — принимаются в течение 2-3 месяцев. После достижения устойчивой ремиссии возможно полное прекращение их использования.
- Цитостатики — применяются, если лечение стероидными гормонами не дало ожидаемых результатов.
- Спазмолитики — помогают снять болевые ощущения в области живота, сосудов и других местах.
- Фолиевая кислота, антациды и обволакивающие средства — назначаются для снижения негативного влияния других медикаментов.
Лечение проводится курсами. После достижения устойчивой ремиссии препараты постепенно отменяются. Устойчивой ремиссией считается отсутствие симптомов заболевания в течение года и более.
Конкретный план лечения должен составлять врач; самостоятельное лечение недопустимо!
Особенности терапии
Особенности терапии дерматомиозита:
- В последние годы в медицинскую практику активно внедряются генно-инженерные биопрепараты, назначаемые индивидуально для каждого пациента.
- Глюкокортикостероиды могут повреждать слизистую оболочку желудка и кишечника, поэтому необходимо использовать препараты, защищающие эти органы.
- При обострении заболевания пациенту рекомендуется соблюдать постельный режим. Возвращение к активной жизни должно происходить постепенно, с акцентом на занятия лечебной физкультурой.
GIBP — аббревиатура от английских слов «genetically» (генетически), «engineered» (инженерные), «biological» (биологические) и «preparations» (препараты). Эти препараты представляют собой моноклональные антитела, которые могут быть человеческими, мышиными, гуманизированными или химическими. Они являются иммуноглобулинами, получаемыми в лабораторных условиях.
Физиотерапевтическое лечение
После остановки острого процесса пациенту назначают физиотерапевтические процедуры. Они помогают предотвратить развитие контрактур, продлевают период ремиссии и сохраняют мышечную активность.
Возможные методы включают:
- Лечебная физкультура и массаж,
- Дискретный плазмаферез с пульс-терапией и внутривенным введением кортикостероидов,
- Лекарственный электрофорез,
- Лимфоцитаферез.
Для повышения эффективности лечения рекомендуется разместить пациента в санатории. Там ему будут доступны лечебные ванны, аквааэробика, массаж и другие физиотерапевтические процедуры.
Хирургическое лечение
Хирургическое вмешательство позволяет устранить последствия заболеваний, способных привести к инвалидности. Врачи-хирурги необходимы пациентам с контрактурами, кальцинозами, злокачественными опухолями, участками некроза и другими подобными состояниями.
Возможные осложнения и последствия
Если пациент не получает необходимое лечение, возрастает риск осложнений, таких как:
- Пролежни и трофические язвы.
- Контрактуры и деформации костей.
- Анорексия.
- Кальциноз.
Длительное течение заболевания может угрожать жизни пациента.
Увеличивается вероятность серьезных заболеваний, таких как:
- Пневмония, вызванная затруднениями при глотании. Частицы пищи могут попадать в дыхательные пути, вызывая воспаление. Кашель не всегда помогает удалить инородные тела, что приводит к воспалительным процессам в легких.
- Нарушения сердечного ритма, связанные с застойной сердечной недостаточностью. Замедление кровообращения может привести к образованию тромбов в сосудах, блокирующих их и вызывающих отмирание тканей, питаемых пораженными сосудами.
- Язвенные поражения органов желудочно-кишечного тракта с возможными кровотечениями. Это может затронуть стенки желудка или кишечника, что, в свою очередь, может привести к перитониту и летальному исходу.
Своевременное лечение поможет избежать серьезных последствий заболевания, в отличие от миопатии Дюшена.
Прогноз и профилактика
В предыдущие годы прогнозы были пессимистичными: в первые пять лет от заболевания умирали около 65% пациентов. Современные методы лечения позволяют замедлить развитие дерматомиозита и продлить жизнь больным.
К сожалению, профилактические меры пока не разработаны. После установления диагноза дерматомиозит пациента направляют к ревматологу. Врач следит за состоянием здоровья и строго выполняет все рекомендации, включая прием назначенных медикаментов.
Самостоятельное лечение может ухудшить состояние. Примерно 40% таких пациентов сталкиваются с серьезными осложнениями, такими как внутренние кровотечения или дыхательная недостаточность. Тем не менее, прогноз выживаемости у тех, кто проходит иммуносупрессивную терапию, значительно улучшается. Однако избежать заболеваний, связанных с дерматомиозитом, не всегда удается.
Вопрос-ответ
Как начинается дерматомиозит?
Кожа. Самые распространенные проявления дерматомиозита: ранний признак — изменение ногтевого ложа, например, покраснение околоногтевого валика, разрастание кожи вокруг ногтя. Папулы Готтрона — красные или розовые узелки, бляшки на коже, которые могут шелушиться.
Признак характерный для дерматомиозита?
Отмечаются нарастающая слабость мышц. Пациенту становится трудно выполнять обычные бытовые действия (расчесываться, чистить зубы, подниматься с низкого сидения, входить в автобус, трамвай и др.). Ограничение движений может доходить до полной обездвиженности.
Как выглядит сыпь при дерматомиозите?
Классическими кожными проявлениями являются симптом Готтрона и гелиотропная сыпь. Симптом Готтрона — появление красных и розовых, иногда шелушащихся узелков и бляшек на коже в области разгибательных поверхностей суставов (чаще межфаланговых, пястнофаланговых, локтевых и коленных).
Какой анализ покажет дерматомиозит?
Диагностика дерматомиозита. Согласно клиническим рекомендациям, при подозрении на дерматомиозит могут быть назначены: общий анализ крови с лейкоцитарной формулой, общий анализ мочи (поиск миоглобина).
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы дерматомиозита, такие как сыпь на коже, мышечная слабость и усталость. Если вы заметили их у себя или близких, не откладывайте визит к врачу для диагностики и начала лечения.
СОВЕТ №2
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к аутоиммунным заболеваниям. Это поможет выявить дерматомиозит на ранней стадии и начать лечение как можно скорее.
СОВЕТ №3
Следите за своим образом жизни: сбалансированное питание, регулярные физические нагрузки и отказ от вредных привычек могут помочь улучшить общее состояние здоровья и снизить риск обострения симптомов.
СОВЕТ №4
Обсуждайте с врачом все возможные варианты лечения, включая медикаментозную терапию и физиотерапию. Индивидуальный подход к лечению поможет вам справиться с симптомами и улучшить качество жизни.